
臨床研修医や若手医師のなかには、「新専門医制度ってどんな制度?」「以前と何が違うの?」など、疑問を感じている人もいるのではないでしょうか。
新専門医制度は、2018年度からスタートした専門医の新しい認定制度で、専門医の質の統一や医療格差の解消が期待されています。ただし、研修プログラムや資格取得の流れなど、既存制度と大きな違いがあります。
今回は、新専門医制度の概要やプログラム、問題点などを詳しく解説します。より専門的な医療を提供できる医師や患者から信頼される医師を目指すために、ぜひ参考にしてみてください。
新専門医制度とは?いつから始まった?

新専門医制度とは、2018年度から開始された専門医の新しい認定制度です。第三者機関である日本専門医機構が専門医制度の運用を担っています。
それぞれの領域で適切な教育を受け、十分な知識と経験を持ち、患者から信頼される専門医を育成することが目的の制度です。
ここでは新専門医制度が導入された背景や旧専門医制度との違いについて、詳しく見ていきましょう。
新専門医制度が導入された背景
新専門医制度が導入された背景には、専門医の質が地域や診療科領域において異なり、医療格差が生まれていることが挙げられます。診療科領域ごとに専門医の質が異なるといわれる理由は、学会ごとに専門医の基準を定めてきたことにより、医療業界全体の基準が整っていなかったためといわれています。また、医療の地域格差により、患者が全国どこの病院でも安心して治療が受けられるわけではありませんでした。
患者が期待している専門医という医師像と、実際に医療を提供している専門医の質やレベルにギャップが生じていることも背景の一つです。
また、学会ごとに専門医の種類が増えてしまったため、標準的で信頼できる医療を受けたいと望む患者にとって、これまでは何を基準に専門医を選べば良いのか分かりにくい状態でした。
このように専門医の質がばらつき、医療の地域格差が生まれたことや、多種多様な専門医がいるため選ぶ基準が不明瞭だったことが、新たな制度が導入された背景といえます。
参照:厚生労働省「専門医制度の現状と課題 今後の医師養成の在り方と地域医療に関する検討会資料」
新専門医制度と旧専門医制度の違い
旧専門医制度では、専門医の資格取得や制度の運用について、各領域の学会が独自で制度を構築していました。また、各診療領域の中でも細分化された学会が設立し、多種多様な専門領域を持つ医師が増えていることも問題でした。
この問題を解決するために、新専門制度では日本専門医機構を設立し、学科ごとの認定ではなく第三者機関の認定に変更することで、専門医制度の統一を行いました。
旧専門医制度は、病院で2年間の初期研修を受けて、専門領域の勤務を続けながら専門医の資格を取得します。
一方、新専門医制度では2年間の初期研修は同様ですが、その後3〜4年間で基本領域の中から1つ専門領域を選んで学びます。さらに、サブスペシャリティ領域に進むという2段階で研修を受ける流れです。
この新専門医制度の導入にあたり、研修医の呼び方も変化しています。初期研修医のみを研修医として、後期研修医は専攻医と呼ぶようになりました。
参照:厚生労働省「専門医制度の現状と課題 今後の医師養成の在り方と地域医療に関する検討会資料」
新専門医制度のプログラム詳細

新専門医制度は、2年間の初期臨床研修を終えた医師が各専門研修のプログラムに応募し、専門医としての研修を受ける制度です。プログラムは、19の基本領域と細分化されたサブスペシャリティ領域の2段階構造になっています。
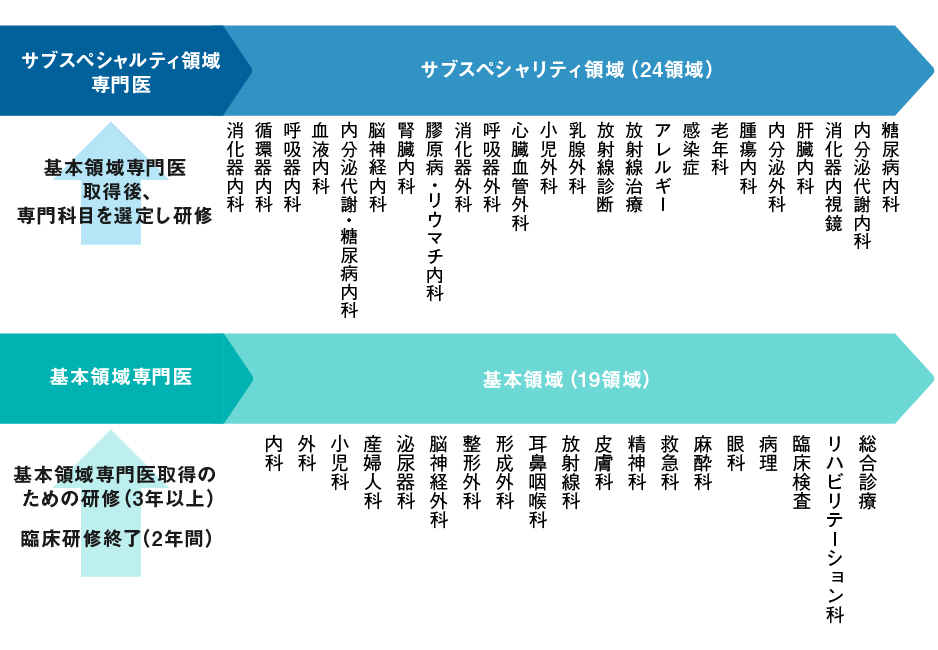
それぞれのプログラムについて詳しくみていきましょう。
19の基本領域
基本領域とは、内科や外科、小児科などの基本的な19の診療から構成され、専門医制度のベースとして定められている領域です。以下が取得できる基本領域です。
| ●内科 ●外科
●小児科 ●産婦人科 ●泌尿器科 ●脳神経外科 ●整形外科 ●形成外科 ●耳鼻咽喉科 ●放射線科 ●皮膚科 ●精神科 ●救急科 ●麻酔科 ●眼科 ●病理 ●臨床検査 ●リハビリテーション科 ●総合診療 |
19の基本領域から1つの領域を選択し、その領域で3年以上かけて研修を受ける必要があります。この選択した領域において、専門医取得の要件を満たす内容のプログラムがあり、必要な症例数や実績を積んでいくことが必須です。
19の基本領域それぞれの詳しい研修プログラムはこちらから確認してください。
サブスペシャリティ領域
サブスペシャリティ領域とは、19の基本領域をさらに細分化したもので、より専門性を発展・深化させた領域です。2023年7月時点では24の領域が定められています。
サブスペシャリティ領域で取得できる専門医は、以下の24種類です。
| ●消化器内科 ●循環器内科 ●呼吸器内科
●血液内科 ●内分泌代謝 ●糖尿病内科 ●脳神経内科 ●腎臓内科 ●膠原病 ●リウマチ内科 ●消化器内科 ●呼吸外科 ●心臓血管外科 ●小児外科 ●乳腺外科 ●放射線診断 ●放射線治療 ●アレルギー ●感染症 ●老年科 ●腫瘍内科 ●内分泌外科 ●肝臓内科 ●消化器内視鏡 ●内分泌代謝内科 ●糖尿病内科 |
これらの中から、自分が取得したい専門医を選び、さらに3年間の研修を受けます。ただし、サブスペシャリティ領域で消化器内科の専門医を取得したい場合は、基本領域でも消化器内科の専門医を取得する必要があります。
領域は自由に決められますが、基本領域とサブスペシャリティ領域は統一するといったルールが設けられているので、領域を選ぶ際は注意しましょう。
また、サブスペシャリティ領域は、今後さらに領域を拡大させることが検討されています。自分の進みたい領域をしっかりと考えることが大切です。
参照:日本専門医機構「サブスペシャリティ領域について」
新専門医制度における専門医資格を取得するまでの流れ

新専門医制度における専門医資格の取得の流れは、以下のとおりです。
1. 専攻医登録
2. プログラムごとの試験
3. 基本領域の研修を受講
4. サブスペシャリティ領域の研修を受講
それぞれの過程について、詳しく説明します。
1.専攻医登録
専攻医とは、これまで後期研修医と呼ばれていた研修医のことであり、2年間の初期研修を終えた医師が登録できます。この専攻医登録を行うことで、新専門医制度の利用が可能です。
初期研修を終えた医師が、取得したい専門医資格の領域を決めた後、自分で申請を行います。申請先は、専攻医登録したい領域の学会ホームページや日本専門医機構のホームページ、どちらかのフォームです。
2.プログラムごとの試験
専攻医登録をしても、すぐに基本領域の研修が受けられるわけではありません。登録後に試験の案内が届くため、まずはプログラムごとの試験に合格することが必要です。
実施される試験や選考基準は、診療科領域ごとの規定があり、試験や面接などを経て、基本領域の研修を受けられるか否かを決定します。
一次募集と二次募集がありますが、それぞれ応募できる研修プログラムは1つの領域とされているため、領域の選び方には注意しましょう。ただし、一次で不合格でも二次に再び応募できるため、2回まで挑戦できます。
3.基本領域の研修を受講
プログラムごとの試験に合格したら、次に基本領域の研修を受けることになります。基本領域の研修は、領域ごとに定められたプログラムに沿って、3年以上の研修が行われます。
受講後に基本領域の専門医資格を取得できますが、取得するためには必須の要件があります。どの領域においても、決められた症例数や論文数などを満たす必要があり、さらに筆記試験などの試験にクリアすることで資格取得できる流れです。
次のサブスペシャリティ領域の専門医を取得するためには、基本領域の研修を合格し、修了しなければなりません。
4.サブスペシャリティ領域の研修を受講
基本領域の専門医資格を取得した医師のみが、サブスペシャリティ領域の研修が受けられる仕組みです。
より専門性を深めて専門医資格を取得したいと希望する医師は、サブスペシャリティ領域の研修を3〜4年ほど受講することが求められます。必要な研修を終えた後に、サブスペシャリティの専門医資格が得られます。
なお、複数のサブスペシャリティ領域の同時受講は、基本的に認められていません。しかし、サブスペシャリティ領域の一部の領域が他のサブスペシャリティ領域の専門研修と重複していることが明確であれば、複数のサブスペシャリティ領域の専門研修を受けたとみなすことを可能としています。
上記を認めてもらうにはいくつかの条件がありますが、複数のサブスペシャリティ領域の研修を必ずしも受けられないというわけではありません。
まずは、ひとつの領域の専門性を発展させ、深めることを重視しているため、どの領域を専門にすれば良いのか初期研修の頃から十分に考えることが大切です。
参照:日本専門医機構「サブスペシャリティ領域専門研修細則」
新専門医制度の問題点

2018年度からスタートした新専門医制度は、専門医の質を向上・統一化できることや地域の医療格差を解消できることなど、さまざまな問題を解決するための制度とされています。
しかし、新専門医制度の問題点や課題の指摘もいくつか出てきています。また、制度を利用する医師が増えるにつれて検討すべきことも出てくるでしょう。
新専門医制度の問題や課題としては、以下の点が挙げられています。
● 専門医が都市部に集中する
● ライフイベントとの両立が難しい
● 診療科目によって資格取得までの年数や難易度が異なる
医療の地域格差を解消するための制度ですが、新専門医制度の研修が受けられる病院は都市部に集中しているという問題があります。
また、研修先によっては生活の拠点やライフスタイルを変える必要があり、研修と私生活の両立が難しいと感じる医師は多いでしょう。
2年間の初期研修後に3年の基本領域の研修があり、サブスペシャリティ領域に進む場合はさらに3〜4年の研修を受ける必要があります。最終的に専門医を取得するために、合計6年間かかることになるのです。
このように、新専門医制度にはいくつかの問題や課題があるので、これから制度を利用する医師は常に新しい情報をキャッチすることが大切になります。
関連記事:新専門医制度の課題や問題点は?今後の動向をわかりやすく解説
新専門医制度のメリット

新専門医制度にはさまざまな問題点や課題が挙げられますが、医療の質を向上させ、患者に安心感を与えられるメリットが多い制度です。
主に、以下のメリットがあります。
● 医師としてのスキル向上・モチベーションアップにつながる
● 患者にとってはどの医師に診てもらえば良いかが明確になる
● 専門医の質が統一されて地域格差が解消される
● 公に定められた制度として国民に広く認知される
● 適切な教育を受けて十分な知識と経験を持った医師が増える
このように、新専門医制度によって標準的な医療を提供できる医師が増えることで、今後の医療の発展と進化が期待できるでしょう。
まとめ
新専門医制度は、第三者機関により認定基準が統一され、専門医が提供する医療の質に偏差が生まれないように定められた制度です。基本領域とサブスペシャリティ領域の2段階で研修を受け、十分な知識と経験を得た専門医の充足を目的としています。この制度を利用して、自分の希望する領域において専門医を取得したい医師は増えてくるでしょう。
これから新専門医制度を利用し、専門医資格を取得してキャリアアップを図りたいと考えている医師はもちろん、専門医研修が受けられる病院を探しているという医師は、「メディカルジョブ」がおすすめです。
「メディカルジョブ」は医療従事者向けの求人サイトであり、希望の条件に合わせてキャリアコンサルタントが転職先を厳選してくれます。業務で忙しく時間的な制約がある医師の転職では、情報提供から入職までサポートしてもらえることが重要です。
転職を検討している場合、まずは「メディカルジョブ」に気軽にご相談ください。


